

Levertransplantatie
Wat is het?
Een levertransplantatie wil zeggen dat door middel van een operatie een zieke lever wordt vervangen door een gezonde lever van een orgaandonor. Jaarlijks worden in Nederland, afhankelijk van het aanbod, tussen de 110 en 140 levertransplantaties uitgevoerd. De vraag is echter groter dan het aanbod en daarom is er een lange wachtlijst. In Nederland worden levertransplantaties uitgevoerd in gespecialiseerde levercentra. Deze levercentra zitten in de academische ziekenhuizen in Groningen, Rotterdam en Leiden. Levertransplantaties bij kinderen worden alleen in Groningen uitgevoerd.
De lever is een belangrijk orgaan met veel verschillende functies. Behalve de aanmaak van galvloeistof vindt ook opslag van vitaminen en mineralen in de lever plaats. In de lever worden veel essentiële stoffen geproduceerd zoals eiwitten en vetten. Daarnaast maakt de lever giftige stoffen en medicijnen onschadelijk en speelt hij een belangrijke rol bij de energiehuishouding. De lever is een bijzonder orgaan met een grote reservecapaciteit en een groot herstelvermogen. De lever ligt rechtsboven in de buikholte, vlak achter de ribben. Bij volwassen mensen weegt de lever ongeveer anderhalve kilo en is bijna zo groot als een voetbal. Wanneer een deel van de lever verwijderd wordt, groeit het resterende deel weer aan. Een voorwaarde hiervoor is dat het achtergebleven deel van de lever gezond en groot genoeg is.
Patiënten met onder andere de volgende leverziektes kunnen in aanmerking komen voor een levertransplantatie:
- levercirrose als gevolg van hepatitis B of C;
- acuut leverfalen als gevolg van bijvoorbeeld vergiftiging of medicijngebruik;
- Primaire Biliaire Cholangitis (PBC) (een chronische ontsteking van de galkanaaltjes in de lever);
- Primaire Scleroserende Cholangitis (PSC) (een chronische ontsteking van de galwegen binnen en buiten de lever);
- levercirrose als gevolg van auto-immuun hepatitis;
- kanker in de lever, waarbij de kanker is ontstaan in de lever en er geen uitzaaiingen elders in het lichaam zijn;
- ziekte van Wilson (koperstapelingsziekte);
- galgangatresie (een aangeboren afwijking aan de galwegen);
- levercirrose als gevolg van overmatig alcoholgebruik;
Er zijn verschillende vormen van levertransplantatie.
Orthotope (of gewone) levertransplantatie (OLT)
De zieke lever wordt in zijn geheel verwijderd en vervangen door een donorlever. Deze methode wordt het meest toegepast.
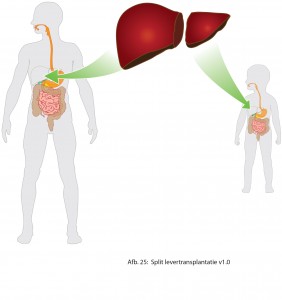
Split-levertransplantatie
Hierbij wordt de donorlever gesplitst, waardoor twee patiënten getransplanteerd kunnen worden. De kleine linkerkwab van de donorlever kan aan een kind worden gegeven. De grotere rechterkwab kan bij een volwassene getransplanteerd worden. Ook hierbij wordt de eigen lever verwijderd.
Auxilaire transplantatie
De donorlever wordt naast de eigen lever van de patiënt geplaatst. Hierbij wordt de eigen (zieke) lever van de patiënt dus niet verwijderd. Deze operatie wordt in zeldzame gevallen uitgevoerd, en alleen bij patiënten met acuut leverfalen, waarbij op zeer korte termijn getransplanteerd moet worden. In de acute fase neemt de donorlever de functie over van de zieke lever. Na verloop van tijd kan de eigen lever herstellen. De donorlever verschrompelt en wordt eventueel met een operatie verwijderd.
Levende donor levertransplantatie
Bij deze operatie wordt een deel van de lever van een gezonde volwassene verwijderd. Dit deel van de levende donor, wordt getransplanteerd bij de patiënt. Sinds 2004 worden levende donor levertransplantaties in Nederland uitgevoerd, vanwege het tekort aan orgaandonoren. Een levende donor levertransplantatie wordt vooral bij kinderen uitgevoerd. De meeste donoren zijn familie van de ontvanger of hebben een emotionele band met de ontvanger. Het deel van de lever dat bij de donor achterblijft, groeit aan tot normaal formaat. Het getransplanteerde deel van de lever groeit met de ontvanger mee.
Aan de operatie kleven risico's voor de donor. De arts bespreekt deze met de donor om een goede afweging te maken bij de keuze om de operatie te ondergaan.
Dominotransplantatie
Bij deze vorm van levertransplantatie komt de donorlever van een patiënt met een erfelijke stofwisselingsziekte. Door deze ziekte maakt de lever een afwijkend eiwit aan. Verder is de lever gezond. Deze aandoening begint meestal rond het dertigste levensjaar en kan op den duur levensbedreigend worden. De enige manier om dit te voorkomen is door transplantatie van een gezonde donorlever. De verwijderde 'zieke' lever is nog wel bruikbaar bij andere patiënten die dringend een donorlever nodig hebben. Het duurt namelijk vele jaren voordat de ontvanger van de lever last krijgt van de stofwisselingsziekte.
Jeroen kreeg een levertransplantatie
Jeroen had levercirrose, wat leidde tot de lange, pijnlijke “maar ook bijzondere” weg naar een levertransplantatie.
Voor de operatie
Screening
Als je in aanmerking komt voor een levertransplantatie, word je doorverwezen naar een levertransplantatiecentrum voor een screening. Hiervoor word je één tot twee weken opgenomen in het ziekenhuis. Deze screening wordt uitgevoerd door een levertransplantatieteam. Dit team bestaat uit verschillende medische specialisten, zoals een chirurg, een maag-darm-leverarts, een verpleegkundig coördinator, een verpleegkundige, een diëtist, een fysiotherapeut en een maatschappelijk werker. Zij onderzoeken of je in aanmerking komt voor de transplantatie.
Gesprekken met jouw partner en familie kunnen ook deel uit maken van de screening. De specialisten zullen verschillende onderzoeken doen om een goed beeld te krijgen van het verloop van jouw ziekte. Daarnaast onderzoeken zij jouw algehele lichamelijke conditie en het functioneren van andere organen, zoals je longen, hart en nieren. De maatschappelijk werker zal gesprekken met je voeren over uw motivatie om de transplantatie te ondergaan. Ook zal hij of zij de leefregels met je bespreken die gelden na de operatie en een inschatting maken of jij je daaraan kunt houden.
Als de uitslagen van alle onderzoeken bekend zijn, zal het transplantatieteam de uitslagen bespreken. Het team neemt een gezamenlijk besluit over de levertransplantatie.
Om in aanmerking te komen voor een levertransplantatie moet een patiënt voldoen aan de volgende voorwaarden:
- er is langer dan zes maanden geen alcohol- of drugsgebruik
- er is sprake van een ernstige leverziekte, waarbij de lever zijn functies niet meer kan uitoefenen
- er is geen andere behandeling mogelijk
- er is een beperkte levensverwachting
- er zijn geen andere ernstige aandoeningen, die een bezwaar vormen voor de levertransplantatie
- de patiënt begrijpt wat een levertransplantatie inhoudt en is in staat om zich te houden aan de leefregels na de operatie
Wachtlijst
Als blijkt dat je in aanmerking komt voor een levertransplantatie, kom je op een wachtlijst voor mensen die een nieuwe lever nodig hebben. De artsen en verpleegkundig coördinatoren zullen een inschatting maken wanneer de operatie zal plaatsvinden. Dit is een grove schatting; niemand kan je precies vertellen hoe lang je moet wachten op een donorlever. De wachttijd is afhankelijk van de beschikbaarheid van donorlevers en de ernst van jouw leverziekte.
De ernst van jouw leverziekte wordt ingeschat met een zogeheten MELD-score. MELD staat voor Model of Endstage Liver Disease (schema voor eindstadium leverziekte). Deze score wordt vastgesteld aan de hand van laboratoriumuitslagen van jouw bloed. De MELD score geeft een schatting van de kans om de eerstkomende drie maanden te overlijden. De score loopt van 7 tot 40. Hoe hoger de score hoe groter de kans op overlijden en hoe eerder de transplantatie moet plaatsvinden. Plaatsing op de wachtlijst vindt meestal plaats bij MELD scores van 15 of hoger. De hoogte van de MELD score bepaalt de plaats op de wachtlijst. De meeste patiënten worden getransplanteerd bij MELD scores van 25 of hoger. In geval van leverkanker kan de score na zes maanden worden verhoogd. De verpleegkundig coördinator zal je op de hoogte houden van jouw plaats op de wachtlijst.
Tijdens de operatie
Als je in het ziekenhuis bent aangekomen, kan het nog een paar uur duren voordat je wordt geopereerd. De lever moet namelijk worden vervoerd naar het ziekenhuis en de chirurg moet de lever inspecteren. Dit gebeurt terwijl je op de afdeling wordt voorbereid op de operatie. Wanneer de lever niet in goede staat is, kan deze worden afgekeurd en gaat de transplantatie niet door. Dit is een heel vervelende situatie. Toch is het uiteindelijk beter om langer te wachten dan een slechte lever te krijgen. Als de lever wordt goedgekeurd, word je naar de operatiekamer gebracht. De operatie vindt plaats onder algehele narcose. De chirurg maakt een snee vlak onder je ribben en verwijdert eerst je zieke lever. De donorlever wordt klaargemaakt en vervolgens in jouw lichaam geplaatst.
De chirurg kan de donorlever op twee manieren in jouw lichaam plaatsen, namelijk volgens de klassieke methode en volgens de piggy back methode. De piggy back methode wordt in Nederland het meeste toegepast. De chirurg sluit hierbij alle bloedvaten en galwegen van de nieuwe lever aan op de bloedvaten en galwegen van jouw lichaam. Tijdens deze operatie verwijdert de chirurg je galblaas. Je kunt goed leven zonder galblaas. De operatie duurt in totaal ongeveer zes tot acht uur.
Na de operatie
Na de operatie ga je naar de intensive care. Op deze afdeling krijg je intensieve zorg en worden al jouw vitale functies (zoals de bloeddruk en ademhaling) goed in de gaten gehouden. Je hebt verschillende slangen in je lichaam, die zorgen voor de afvoer van wondvocht, maagsap en urine. Ook heb je een infuus voor het toedienen van vocht en medicijnen. In je mondholte zit een buis voor de beademing, waardoor je niet kunt praten. Zodra je goed wakker bent en in staat bent om zelf te ademen, wordt de buis verwijderd. Gemiddeld blijven patiënten na een levertransplantatie twee tot drie dagen op de intensive care. Vervolgens ga je naar een verpleegafdeling. Hier blijf je waarschijnlijk twee tot drie weken, afhankelijk van jouw herstel.
Na de operatie krijg je verschillende routine onderzoeken. Deze zijn bedoeld om complicaties en infecties op te sporen en jouw lichamelijke conditie te controleren. De eerste weken wordt er regelmatig onderzoek gedaan, zoals bloedonderzoek, urineonderzoek en een echo van de lever. Ook na ontslag uit het ziekenhuis zul je regelmatig terugkomen voor controle. Na zes en twaalf maanden (en daarna jaarlijks) vindt een grote controle plaats in het ziekenhuis.
Om jouw conditie zo goed mogelijk te houden, is het belangrijk dat zo snel mogelijk na de operatie wordt gestart met sondevoeding. Sondevoeding krijg je via een slangetje in je neus, omdat je direct na de operatie nog niet direct zelf kunt eten. Als sondevoeding niet mogelijk is, krijg je voeding via het infuus. Wanneer je de sondevoeding goed verdraagt, mag je starten met het eten van vloeibare voeding zoals pap, vla en soep. Langzaam zul je overgaan naar meer vaste en normale voeding. Een diëtist zal je begeleiden in dit proces. Meer informatie vind je in onze brochures over sondevoeding.
Complicaties
Voorafgaand aan de operatie zal de arts of chirurg de mogelijke complicaties en risico's van een levertransplantatie uitvoerig met je bespreken. Na de levertransplantatie kan een algemene complicatie optreden, bijvoorbeeld trombose, wondinfectie of complicaties door de narcose. Er kunnen ook complicaties optreden die specifiek zijn voor levertransplantatie. Bijvoorbeeld een nabloeding, gallekkage, een afsluiting van één van de aanvoerende bloedvaten of afstoting van de donorlever.
Afstoting van de nieuwe lever
Nadat de donorlever in het lichaam is getransplanteerd, kan het voorkomen dat het lichaam de nieuwe lever niet als 'lichaamseigen' herkent. Er vindt dan een afweerreactie plaats. Dit wordt ook wel afstoting genoemd. Na de transplantatie wordt daarom altijd direct gestart met het toedienen van medicijnen (immunosuppressiva) die deze afweerreactie onderdrukken. Deze medicijnen moeten levenslang worden gebruikt. De kans op afstoting en infectie is daardoor kleiner. Helaas blijft deze kans wel altijd aanwezig. Soms zijn daardoor hogere doseringen medicijnen of een nieuwe ziekenhuisopname noodzakelijk.
De eerste drie maanden na een levertransplantatie zijn het meest kritisch in het genezingsproces. Toch kunnen ook na drie maanden nog afstotingsverschijnselen of infecties ontstaan.
Door het gebruik van medicijnen, met name de immunosupressiva, kun je last krijgen van bijwerkingen. De meest voorkomende bijwerkingen zijn:
- de medicijnen onderdrukken jouw afweersysteem. Daardoor vermindert jouw weerstand tegen infecties. Je kunt dus gemakkelijker ziek worden door besmetting met een bacterie of virus
- spijsverteringsklachten, zoals misselijkheid en diarree
- verhoogde bloeddruk. De arts kan hiervoor bloeddrukverlagende medicijnen voorschrijven
- diabetes (suikerziekte), waardoor je insuline moet gebruiken. Dit kan een tijdelijke bijwerking zijn van de medicijnen
- nierfunctiestoornissen
- trillende handen en/of voeten
- gewichtstoename, onder andere doordat je meer vocht vasthoudt en door een toename van de eetlust door de medicijnen. Vooral in het eerste jaar kun je een dikker gezicht krijgen
- botontkalking kan ontstaan door gebruik van prednisolon
- extra haargroei op het gezicht en de rest van het lichaam kan een bijwerking zijn van prednisolon en cyclosporine
Wanneer je last krijgt van bijwerkingen, bespreek deze dan altijd met jouw arts.
Patiëntenvereniging

De Nederlandse Transplantatie Stichting (NTS) is een patiëntenvereniging die zich richt op mensen die op de wachtlijst staan voor een donororgaan. De belangrijke activiteiten van de NTS zijn:
- Voorlichting
- Lotgenotencontact
- Belangenbehartiging van patiënten
De NTS heeft hiervoor verschillende communicatiemiddelen, zoals de website, social media en een informatielijn.
Colofon
We houden je graag op de hoogte
We informeren je graag zo goed, betrouwbaar en compleet mogelijk over spijsverteringsziekten en -klachten. Voor voorlichting en onderzoek naar spijsverteringsziekten zijn wij volledig afhankelijk van donateurs.
