
ERCP
Wat is het?
ERCP is een afkorting voor ‘Endoscopisch Retrograde Cholangio- en Pancreaticografie’. Dit betekent een kijkonderzoek van de galwegen en de afvoergang van de alvleesklier. Een ERCP wordt over het algemeen niet meer gebruikt als kijkonderzoek alleen. Tegenwoordig kiezen artsen met name voor een ERCP wanneer zij verwachten dat er direct tijdens het onderzoek een ingreep moet plaatsvinden. Dit komt omdat er een goed alternatief is voor de ERCP als onderzoeksmethode. Dit is de MRCP; een MRI-scan waarmee ook de galwegen en de afvoergang van de alvleesklier in beeld kunnen worden gebracht.
Met een ERCP kan de arts jouw galwegen en de afvoergang van de alvleesklier onderzoeken en een ingreep verrichten. Het onderzoek wordt uitgevoerd met een kijkinstrument: de endoscoop. Een endoscoop is een flexibele slang die ongeveer de doorsnede heeft van een wijsvinger. Aan het uiteinde van de endoscoop zitten een lampje en een camera. De beelden die de camera maakt zijn te zien op een beeldscherm. Het lampje zorgt dat de arts goed zicht heeft.
Tijdens het onderzoek kan de arts ingrepen uitvoeren zoals het verwijderen van een galsteen in de grootste galweg of het plaatsen van een buisje (ook wel een stent of endoprothese genoemd) indien er vernauwingen zijn.
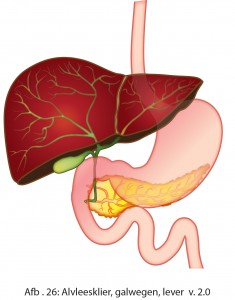
Galwegen en de afvoergang van de alvleesklier
In de twaalfvingerige darm worden spijsverteringssappen uit de galblaas en de alvleesklier aan de voedselbrij toegevoegd. Galvloeistof wordt geproduceerd in de lever en is onder andere nodig voor de vetvertering. Via de kleine galwegen in de lever wordt de galvloeistof afgevoerd naar de grootste galweg. Deze galweg loopt van de lever naar de twaalfvingerige darm. Halverwege zit een zijtak die naar de galblaas leidt. In de galblaas wordt de galvloeistof tijdelijk opgeslagen. Na een maaltijd trekt de galblaas samen en geeft galvloeistof af aan de twaalfvingerige darm. De alvleesklier produceert alvleeskliersap. Alvleeskliersap bevat spijsverteringsenzymen die nodig zijn voor de vertering van eiwitten, suikers en vetten.
De afvoergang van de alvleesklier komt samen met de grootste galweg uit in de twaalfvingerige darm. Deze uitmonding heet de ‘papil van Vater’ en bevat een klein sluitspiertje.
Voor de ERCP
Het is belangrijk dat je nuchter bent voor het onderzoek. Jouw maag en twaalfvingerige darm moeten helemaal leeg zijn, zodat de arts het onderzoek goed kan uitvoeren. De precieze voorbereiding kan per ziekenhuis verschillen. Ook het tijdstip van het onderzoek speelt hierbij een rol. Meestal mag je vanaf 24.00 uur ’s nachts niet meer eten, drinken en roken.
Bespreek altijd met jouw arts welke medicijnen je gebruikt. Soms is het namelijk nodig om met bepaalde medicijnen tijdelijk te stoppen. De arts kan je vertellen welke medicijnen je wel en niet kunt blijven gebruiken.
Als je een andere aandoening hebt is het goed om dit van tevoren met jouw arts te bespreken. Soms moeten er extra maatregelen genomen worden voor het onderzoek. Sommige mensen krijgen antibiotica toegediend voor het onderzoek. Voor mensen met diabetes (suikerziekte) kan de voorbereiding op het onderzoek anders zijn.
Een zwangerschap is voor een ERCP op zich geen bezwaar. Röntgenstraling kan mogelijk wel schadelijk zijn voor het ongeboren kind. Het is daarom belangrijk dat de arts op de hoogte is van een eventuele zwangerschap. De arts kan inschatten of het onderzoek op dit moment noodzakelijk is.
Tijdens de ERCP
Op de endoscopie afdeling word je naar de onderzoekskamer gebracht. Je krijgt een infuusnaaldje ingebracht voor het ‘roesje’. Een ERCP wordt altijd met een roesje uitgevoerd.
Roesje
Een roesje wordt ook wel ‘sedatie’ genoemd. Dat wil zeggen dat je kalmerende, slaapbevorderende medicijnen krijgt. Het effect van een roesje verschilt per persoon. Sommige mensen vallen in slaap, terwijl anderen alleen wat versuft zijn. Door het roesje voel je je meer ontspannen en voel je minder pijn en angst. Je bent nog wel in staat om aanwijzingen van de arts op te volgen.
De medicijnen voor het roesje worden toegediend via een infuus. De verpleegkundige zal een infuusnaald in jouw hand of arm prikken. Via het infuus wordt vervolgens een medicijn ingespoten. Je krijgt een knijpertje op jouw vinger. Hiermee houdt de verpleegkundige jouw hartslag en ademhaling in de gaten. Dit is nodig omdat bij gebruik van een roesje een kleine kans is op complicaties door de medicijnen, zoals ademhalingsproblemen en problemen met het hart. Dit geldt vooral voor mensen die ouder zijn dan 70 jaar en last hebben van een hartaandoening, longaandoening of andere aandoening.
In sommige ziekenhuizen krijg je voor het onderzoek een drankje dat schuimvorming in de maag tegengaat. Door dit schuim kan het zicht verminderd zijn. In de meeste ziekenhuizen wordt uw keel verdoofd met een spray. De spray zorgt ervoor dat je minder hoeft te kokhalzen bij het inbrengen van de endoscoop. Als je losse gebitsdelen hebt, dan moet je die uitdoen voor het onderzoek.
Je ligt op jouw linkerzij of op jouw buik op de onderzoeksbank. De endoscopie-assistent plaatst een bijtring tussen jouw kaken om jouw gebit en de endoscoop te beschermen. De arts brengt de endoscoop door de bijtring in jouw keel en vraagt je te slikken. Als je slikt kan de arts de endoscoop voorzichtig opschuiven in jouw slokdarm.
Tijdens het onderzoek kun je gewoon blijven ademhalen. De arts schuift de endoscoop op door de maag tot in de twaalfvingerige darm. Via de holle endoscoop brengt de arts vervolgens een dunne slang (katheter) in de twaalfvingerige darm. Deze katheter kan tot in de galwegen of alvleeskliergang opgeschoven worden. Soms moet de arts de opening in de papil van Vater wat vergroten door een sneetje te maken in de afvoergang. Via de katheter brengt de arts contrastvloeistof in. De galwegen en afvoergang van de alvleesklier worden hierdoor duidelijk zichtbaar op de röntgenfoto. Deze röntgenfoto kan direct gemaakt worden, in de kamer waar de ERCP gedaan wordt. Ook kan de arts, als het nodig is, kleine ingrepen uitvoeren tijdens de ECRP.
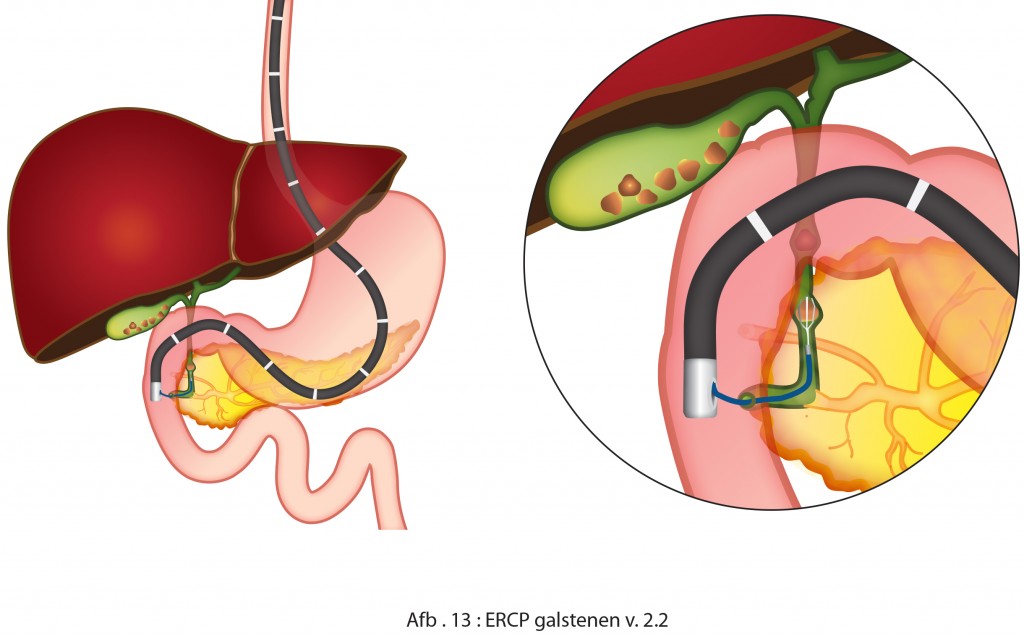
Tijdens het onderzoek blaast de arts lucht door de endoscoop. De slokdarm, de maag en de twaalfvingerige darm gaan daardoor wijd openstaan, zodat de arts beter zicht heeft. Door de ingeblazen lucht kun je last hebben van een opgeblazen gevoel en moet je misschien ook boeren. Dat is normaal, dus laat het gewoon gaan. Wanneer het onderzoek klaar is wordt de endoscoop voorzichtig verwijderd. Een ERCP duurt ongeveer 30 minuten. Wanneer de arts een ingreep moet uitvoeren, kan het onderzoek uitlopen tot 60 minuten.
Doet het onderzoek pijn?
Pijnbeleving is voor iedereen anders. Veel mensen vinden vooral het inbrengen van de endoscoop vervelend, omdat ze moeten kokhalzen. Sommige mensen krijgen een benauwd gevoel, omdat er een slang in hun keel zit. Het is belangrijk dat je de aanwijzingen van de arts en de assistent goed opvolgt. Zij zullen aangeven dat je rustig door jouw neus kunt blijven ademen. Er is genoeg ruimte in de keelholte om adem te halen. Je hoeft dus niet bang te zijn dat je geen lucht kunt krijgen.
Omdat je een roesje hebt gekregen, merk je weinig van het onderzoek. In de meeste ziekenhuizen wordt jouw keel ook verdoofd, voordat de arts de endoscoop inbrengt. Het is daarom meestal niet echt pijnlijk. Van eventuele ingrepen voel je niets.
“Je spijsvertering kan je slopen.”
Rick zijn spijsvertering veranderde in één dag van vriend naar vijand.
lees hier zijn verhaalMogelijke ingrepen tijdens een ERCP
Bij de meeste patiënten wordt er tijdens de ERCP een kleine ingreep uitgevoerd. De arts kan door de endoscoop instrumenten opschuiven. De volgende ingrepen kunnen worden uitgevoerd:
- een galsteentje verwijderen uit de grootste galweg. De galsteen wordt ‘gevangen’ in een soort korfje en vervolgens verwijderd via de papil van Vater. Galstenen in de galblaas kunnen niet op deze manier verwijderd worden. De arts kan namelijk met de endoscoop of katheter niet in de galblaas komen.
- een stukje weefsel (biopt) wegnemen. Dit wordt een biopsie genoemd. Dit weefsel wordt onderzocht onder de microscoop. Als een biopsie niet mogelijk is kan de arts ook met een klein borsteltje in de galwegen wat weefsel afschrapen voor verder onderzoek.
- een buisje (stent of endoprothese) plaatsen. Als er een vernauwing in de galweg of afvoergang van de alvleesklier zit kan de arts een buisje plaatsen. De doorgang voor galvloeistof of alvleeskliersap wordt daardoor verbeterd.
- een sneetje maken om de opening groter te maken (papillotomie), als de papil van Vater vernauwd is of bepaalde ingrepen moeten worden uitgevoerd. De afvoer van galvloeistof en alvleeskliersap naar de twaalfvingerige darm, gaat dan makkelijker. De kans op verstopping van de papil van Vater neemt daardoor af.
Na de ERCP
Na een ERCP kun je even bijkomen van het onderzoek, de ingreep en van het roesje. Afhankelijk van de ingreep is het mogelijk dat je een nacht wordt opgenomen in het ziekenhuis. Wanneer je dezelfde dag naar huis mag, kan dit zodra je goed wakker bent. Houd er rekening mee dat je niet zelfstandig aan het verkeer mag deelnemen wanneer je een roesje hebt gekregen. Het is dus belangrijk dat je vervoer regelt of dat er iemand met jou meegaat.
Als jouw keel is verdoofd kan slikken het eerste uur na het onderzoek moeizaam gaan. Omdat je je dan makkelijk kunt verslikken, is het beter om de eerste anderhalf uur na het onderzoek niets te eten en te drinken. Probeer na anderhalf uur voorzichtig een slokje water te drinken. Als dit goed gaat, kun je weer gewoon eten en drinken. Het is verstandig om op de dag van het onderzoek rustig aan te doen.
Klachten na een ERCP
Na een ERCP kun je nog enige tijd last hebben van klachten. Kort na de ECRP kun je last hebben van een opgeblazen gevoel, boeren, buikkrampen en winderigheid. Dit is normaal en wordt meestal veroorzaakt door de ingeblazen lucht. Daarnaast kan jouw keel een tijdje gevoelig of geïrriteerd zijn.
Bovenstaande klachten verdwijnen over het algemeen binnen korte tijd. Raadpleeg direct jouw arts als je:
• koorts krijgt
• plotseling last krijgt van hevige pijn
• zwarte ontlasting hebt of (kleine beetjes) bloed braakt
• last krijgt van benauwdheid.
Complicaties
Bij iedere ERCP is er een kans op complicaties. De kans op complicaties neemt toe wanneer de arts een ingreep uitvoert tijdens een ERCP.
Wanneer er tijdens het onderzoek een stent is geplaatst, dan bestaat de kans dat deze op den duur verstopt raakt. Deze verstopping geeft een verhoogd risico op een infectie. Een infectie uit zich door koorts en toenemende pijn. Meestal moet de stent verwijderd worden, soms is behandeling met antibiotica voldoende.
Bij het insnijden van de papil van Vater (papillotomie) is er een kans dat er na de ingreep een bloeding of een perforatie (gaatje) van de darm ontstaat. Als dit gebeurt is altijd een ziekenhuisopname van enkele dagen nodig. Meestal is een behandeling met antibiotica voldoende en geneest de perforatie vanzelf. Soms is een spoedoperatie nodig.
Een andere mogelijke complicatie is een alvleesklierontsteking. Deze kan ontstaan door het inspuiten van contrastvloeistof of een andere prikkeling van de alvleesklier. Een milde alvleesklierontsteking geeft pijn in de bovenbuik. Deze kan enkele dagen aanhouden.
In enkele gevallen ontstaat er een ernstigere alvleesklierontsteking. Hierbij ontstaat hevige buikpijn die kan uitstralen naar de rug.
Bijkomende klachten kunnen zijn:
• misselijkheid
• braken
• koorts
• en een versnelde ademhaling
Na een maaltijd nemen de klachten toe. Afhankelijk van de ernst van de klachten is een behandeling met pijnstillers of een ziekenhuisopname nodig.
Een andere zeldzame complicatie is een luchtweginfectie of longontsteking. Dit kan ontstaan als je je verslikt en er maaginhoud in jouw luchtwegen terecht komt. Door het gebruik van een verdovende spray in de keel neemt de kans hierop iets toe. Ook kan de endoscoop jouw keelholte beschadigen. Dit komt echter zelden voor.
Colofon
Deze informatie is geschreven door de Maag Lever Darm Stichting
In samenwerking met:
Drs. Jeroen Jansen, MDL-arts
Dr. Alfons Geraedts, MDL-arts
Dr. Rob Ouwendijk, MDL-arts
Dr. Mark van Berge Henegouwen, GI-chirurg
Dr. Christianne Buskens, GI-chirurg
Laatst herzien:
2013
We houden je graag op de hoogte
We informeren je graag zo goed, betrouwbaar en compleet mogelijk over spijsverteringsziekten en -klachten. Voor voorlichting en onderzoek naar spijsverteringsziekten zijn wij volledig afhankelijk van donateurs.
